By Kate Yandell
Aunque los riesgos asociados al COVID-19 han disminuido en general con el tiempo debido a la exposición previa a las vacunas y al virus, algunas personas siguen teniendo un riesgo elevado, como los ancianos y las personas inmunodeprimidas. Las vacunas actualizadas contra el COVID-19 y, en algunos casos, un nuevo anticuerpo monoclonal, pueden proporcionar una mayor protección a este grupo.

“A estas alturas, muchas personas se han vacunado varias veces y estamos observando casos de la enfermedad mucho menos graves y mortales, especialmente en personas que se han vacunado recientemente”, nos dijo laDra. Camille Kotton, directora clínica de Enfermedades Infecciosas del Paciente Trasplantado y Huésped Inmunodeprimido del Hospital General de Massachusetts.“No obstante, seguimos observando casos significativos de enfermedad grave, hospitalización, incluso casos potencialmente mortales, especialmente en personas mayores de 65 años o que están inmunodeprimidas”.
Hablamos con Kotton, que también es miembro del Comité Asesor sobre Prácticas de Vacunación (ACIP, por sus siglas en inglés) de los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés), sobre la situación actual de las personas con riesgo elevado de enfermedad grave por COVID-19 y las herramientas que pueden utilizar para protegerse.
Para algunas personas inmunodeprimidas, un nuevo anticuerpo monoclonal autorizado, Pemgarda o pemivibart, puede proporcionar una capa adicional de protección, dijo Kotton. Estos anticuerpos pueden sustituir a los anticuerpos propios de una persona y ayudar a bloquear la entrada del coronavirus a las células.
Aun así, Kotton subrayó la importancia de recibir las vacunas actualizadas contra el COVID-19 de este año. “La mayoría de los pacientes inmunodeprimidos no han recibido una primera dosis de la vacuna 2023/2024”, dijo. Ellos, junto con las personas de 65 años o mayores, son elegibles para recibir varias dosis de las vacunas actualizadas este año.
¿Quiénes siguen corriendo mayor riesgo de contraer el COVID-19?
El mes pasado, los CDC actualizaron las recomendaciones para las personas con COVID-19, y eliminaron la norma anterior de cinco días de aislamiento sustituyéndola por una recomendación basada en los síntomas. Esta medida forma parte de la transición de la fase de respuesta de emergencia de la pandemia a las fases de recuperación y mantenimiento, explicó la agencia.
Las tasas de hospitalización asociadas al COVID-19 han disminuido en todos los grupos de edad adulta desde las primeras oleadas pandémicas. También existen pruebas de que los resultados han mejorado para las personas inmunodeprimidas. Sin embargo, estos grupos siguen estando expuestos a un riesgo elevado de COVID-19, señaló Kotton.
Según el último censo, solo alrededor del 17% de la población en EE. UU. tenía 65 años o más. Pero entre octubre de 2023 y enero de 2024, alrededor de dos tercios de las hospitalizaciones por COVID-19 se produjeron en personas de 65 años o mayores, según datos de los CDC. En EE. UU. las personas de edad avanzada representan una proporción cada vez mayor de los hospitalizados por COVID-19, ya que los resultados han mejorado de forma más notable en las personas más jóvenes.
Las personas inmunodeprimidas también son hospitalizadas por COVID-19 y mueren a causa de la enfermedad en un porcentaje relativamente alto. Entre octubre de 2022 y noviembre de 2023, el 16% de todas las hospitalizaciones por COVID-19 en adultos se produjeron en personas con cuadros de inmunodeficiencia, y el 28% de las muertes intrahospitalarias se produjeron en este grupo.
Las personas pueden ser inmunodeficientes por diversas razones y en distintos grados. A veces, una afección médica altera la capacidad del sistema inmunitario de una persona para responder a las infecciones. Estas afecciones pueden incluir determinados cánceres de la sangre, VIH avanzado o no tratado, o inmunodeficiencia primaria, un grupo de enfermedades genéticas raras en las que alguna parte del sistema inmunitario de una persona está alterada y no funciona correctamente.
Otras veces, el tratamiento de una enfermedad debilita el sistema inmunitario. Por ejemplo, se considera que una persona está inmunodeprimida si recibe tratamientos inmunosupresores relacionados con un trasplante o diversos tratamientos para afecciones como enfermedades autoinmunes o cáncer.
Recientes estimaciones indican que alrededor del 7% de los adultos en EE. UU. informan que padecen inmunodepresión, frente a alrededor del 3% en 2013.
La creciente disponibilidad de tratamientos avanzados para diversas enfermedades ha contribuido probablemente al aumento del porcentaje de personas inmunodeprimidas en EE. UU., dijo Kotton. Antes, para “muchas de esas personas, no disponíamos de tratamientos tan exitosos”, afirmó. “Por desgracia, ahora uno de los efectos secundarios de todos esos tratamientos puede ser un mayor riesgo de infección”.
¿Cómo puede la gente protegerse del COVID-19?
En septiembre, la Administración de Alimentos y Medicamentos de EE. UU. (FDA, por sus siglas en inglés) aprobó vacunas actualizadas contra el COVID-19 y los CDC las recomendaron. (Para más información, consulte “Preguntas y respuestas sobre las vacunas actualizadas contra el COVID-19”). Desde entonces, las vacunas actualizadas han demostrado en múltiples estudios que reducen los riesgos de hospitalización y otros desenlaces negativos, incluso en los ancianos y las personas inmunodeprimidas.
Dado que se recomiendan para todas las personas a partir de los 6 meses de edad, las personas de edad avanzada o inmunodeprimidas deben recibir la vacuna actualizada contra el COVID-19 de 2023-2024, si aún no lo han hecho, dijo Kotton. Las personas inmunodeprimidas o de edad avanzada también pueden recibir dosis adicionales de la vacuna. La protección de las vacunas disminuye con el paso del tiempo, sobre todo en estos grupos, dijo.
Las personas mayores de 65 años deben recibir una segunda dosis de las vacunas actualizadas al menos cuatro meses después de su dosis anterior, según los CDC. Las personas con inmunodeficiencia moderada o grave “pueden recibir dosis adicionales de la vacuna actualizada contra el COVID-19” si han transcurrido al menos dos meses desde su última vacuna contra el COVID-19, dice la agencia.
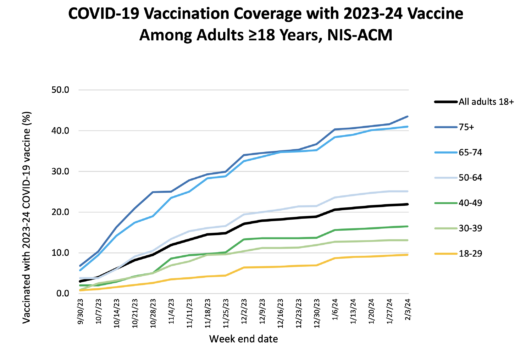
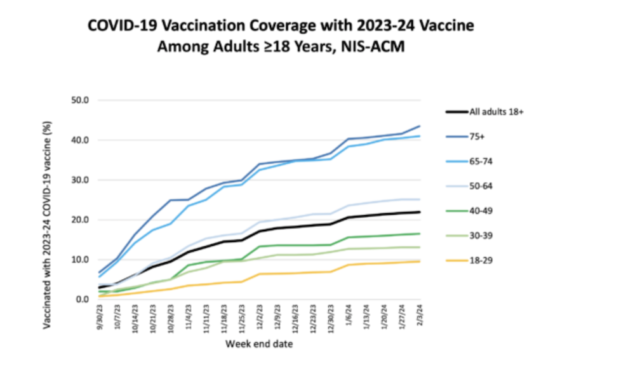
A pesar de estas recomendaciones, poco más del 20% de los adultos en EE. UU. había recibido las vacunas actualizadas en febrero. La aceptación fue un poco mejor entre los adultos mayores de 65 años, con más del 40% de ellos vacunados.
En un estudio reciente de los registros médicos electrónicos hasta febrero, solo el 18% de las personas inmunodeprimidas se habían puesto una vacuna actualizada. El mismo estudio demostró que las vacunas redujeron el riesgo de hospitalización en este grupo en un 38% entre siete y 59 días después de recibir la vacuna y en un 34% en los 60 días siguientes, en comparación con las personas inmunodeprimidas que no habían recibido una vacuna actualizada.
“En realidad, creo que deberíamos centrar muchos de nuestros esfuerzos en fomentar realmente la adopción de la vacuna contra el COVID-19 de 2023/2024, y que todos reciban una primera dosis y, al menos dos o más meses después, reciban una segunda dosis para que sigan bien vacunados”, dijo Kotton, refiriéndose a la población de personas inmunodeprimidas.
¿Qué es Pemgarda y a quiénes puede beneficiar?
El 22 de marzo la FDA autorizó una nueva posible herramienta para mitigar el riesgo de COVID-19. Pemgarda, el anticuerpo monoclonal, recibió una autorización de uso de emergencia para personas con inmunodepresión de moderada a grave y que probablemente no tengan una respuesta inmunitaria suficiente a la vacunación contra el COVID-19. Este anticuerpo está disponible para su compra por los mayoristas desde el 4 de abril.
Es el primer tratamiento preventivo con anticuerpos que se autoriza desde que una combinación anterior de anticuerpos monoclonales, denominada Evusheld, fue retirada del mercado en enero de 2023, basándose en datos que indicaban que era poco probable que ayudará a proteger contra las últimas variantes víricas que estaban circulando.
Pemgarda se administra a personas que no tienen COVID-19 o una exposición conocida. Consiste en un anticuerpo que reconoce una sección de la proteína de la espícula, que forma parte del virus que causa COVID-19. El producto se autorizó basándose en cálculos que indicaron que su administración produciría suficientes anticuerpos en la sangre para proteger contra la variante JN.1, la variante dominante en EE. UU. en la actualidad.
El uso de Pemgarda puede beneficiar a un subconjunto de personas inmunodeprimidas, dijo Kotton, pero no es un sustituto de la vacunación. Las personas vacunadas “tienden a desarrollar múltiples formas de inmunidad que parecen más protectoras que la mera administración de un anticuerpo monoclonal por sí solo”, dijo.
La vacunación debiera conducir tanto a la producción de anticuerpos como a una respuesta inmunitaria celular, explicó. Un medicamento como Pemgarda puede ayudar a las personas que no producen suficientes anticuerpos por sí mismas en respuesta a la vacunación.
Sin embargo, no es seguro que una persona inmunodeprimida responderá bien a la vacunación. “Cuando administramos vacunas a personas inmunodeprimidas, algunas responden produciendo anticuerpos, otras producen una respuesta inmunitaria celular, y no siempre es predecible que si producen uno produzcan la otra”, explicó Kotton. “Y por eso ha sido un reto saber quién está realmente bien protegido”.
Está claro que entre las personas que corren riesgo de padecer COVID-19 grave se encuentran las que han recibido recientemente un trasplante de médula ósea, las que padecen determinados tipos de cáncer, como mieloma múltiple, o las que toman ciertos medicamentos administrados para diversos tipos de cáncer y enfermedades autoinmunes. “Creemos que esas poblaciones posiblemente podrían beneficiarse” con Pemgarda, dijo Kotton.
Según Kotton, estos pacientes no solo corren el riesgo de padecer la enfermedad grave, sino también infecciones crónicas. A diferencia del COVID persistente, estas infecciones de larga duración se producen cuando una persona es incapaz de eliminar una infección activa.
“Por lo demás, parece que no está claro que vaya a haber un beneficio generalizado para todas las poblaciones inmunodeprimidas en la era de la vacunación con dosis numerosas y generalizadas”, dijo Kotton.
¿Cuáles son los obstáculos para recibir Pemgarda?
Kotton hizo hincapié en la importancia de las consideraciones prácticas, como el costo y la logística, a la hora de estudiar las medidas de prevención contra el COVID-19.
Evusheld, el tratamiento preventivo disponible anteriormente, fue proporcionado gratuitamente por el gobierno estadounidense, dijo. Lo mismo no ocurre con Pemgarda. Su fabricante, Invivyd, anunció un costo de adquisición al por mayor de casi 6.000 dólares por dosis. Este es el precio de lista que un fabricante cobra a los mayoristas, aunque puede no representar el precio que estos realmente pagan después de los descuentos. Los costos para los pacientes variarán en función de la cobertura del seguro.
Existen anticuerpos monoclonales preventivos que están disponibles sin desembolsos para las personas cubiertas por Medicare, que constituyen una parte de los que pueden optar a Pemgarda, según los Centros de Servicios de Medicare y Medicaid. Sin embargo, la cifra que pagarán las personas que tienen un seguro privado dependerá de sus planes de seguro y de si el anticuerpo monoclonal está cubierto.
Mientras Evusheld se administraba en dos inyecciones, Pemgarda es un fármaco que se administra por infusión, añadió Kotton, lo que aumenta las dificultades logísticas tanto para los pacientes como para los profesionales médicos. Los pacientes deben permanecer sentados durante una infusión de una hora, seguida de un periodo de observación de dos horas para un medicamento que puede administrarse cada tres meses. “Evusheld ya supuso una introducción difícil”, dijo Kotton. “No teníamos personal ni capacidad”.
En cambio, el costo del sector privado por las vacunas contra el COVID-19 para las personas mayores de 12 años oscila entre 115 y 130 dólares por dosis. Y las personas en EE. UU., incluidas las que no tienen seguro, deberían poder recibir las vacunas contra el COVID-19 de forma gratuita.
Según Kotton, a medida que se vaya introduciendo Pemgarda, será importante presionar para que haya equidad en quién lo recibe. “Creo que es importante pensar detenidamente en cómo hacer que el anticuerpo monoclonal esté disponible para todas las personas gravemente inmunodeprimidas que realmente se beneficiarían y no solo para las personas que podrían pagarlo”, dijo.
Traducido por Claudia Cohen.
Nota del editor: Los artículos de SciCheck que brindan información certera y que corrigen información errónea sobre temas de salud se publican gracias a una beca de la Robert Wood Johnson Foundation. La fundación no tiene control alguno sobre las decisiones editoriales de FactCheck.org, y los puntos de vista expresados en nuestros artículos no reflejan necesariamente el punto de vista de la fundación.
Si tiene alguna pregunta puede hacerlo en español en: https://www.factcheck.org/ask-scicheck/